Титановые минипластины при лечении переломов мыщелкового отростка нижней челюсти
Переломы (П) мыщелкового отростка (МО) составляют 9,2-33,0% случаев всех переломов нижней челюсти (НЧ), и в связи с анатомическими особенностями строения МОНЧ, височно-нижнечелюстного сустава нижней челюсти (ВНЧС), прилежащих к нему жевательных мышц и мягких тканей, протекают иначе, чем ПНЧ другой локализации, и требуют определенного подхода в диагностике и лечении. Применение функционально-стабильного остеосинтеза минипластинами с винтами при лечении ПМОНЧ позволяет учесть указанные выше особенности и обеспечить анатомическую репозицию фрагментов, стабильную внутреннюю фиксацию, удовлетворяющую местным биомеханическим требованиям, сохранение кровоснабжения и иннервации в зоне перелома, раннюю активную безболезненную мобилизацию мышц лица и ВНЧС. В результате этого предотвращается риск развития посттравматических деформаций лица, контрактур и анкилозов ВНЧС, облегчается уход за больными, сокращаются сроки лечения в стационаре и период временной нетрудоспособности, больные не испытывают дискомфорт, улучшаются исходы переломов.
Целью настоящего исследования является обобщения опыта клинического применения «Набора титановых минипластин и инструментов для черепно-челюстно-лицевого остеосинтеза» производства ЗАО «Конмет» (РФ, Москва) при лечении переломов мыщелкового отростка нижней челюсти.
Материалы и методы исследования
С 2001 года в клинике челюстно-лицевой хирургии ДонГМУ используется «Набор титановых минипластин и инструментов для черепно-челюстно-лицевого остеосинтеза» производства ЗАО «Конмет» (РФ, Москва). Комплект включает инструментарий: пинцеты титановые для винтов и для пластин, глубиномер, отвертку, отвертку поворотную, сверла диаметром 1,6 мм длиной 44 мм, 50 мм и 70 мм. Минипластины титановые: прямые 4, 6 и 8 отверстий, L-образные левые и правые, длинные и короткие, Т-образные длинные, короткие и двойные, Y-образные длинные и короткие, Х-образные длинные и короткие, С-образные длинные и короткие, пластины сетчатые, Z-образные, внутрикостно-накостный фиксатор нашей конструкции. Кассеты-стерилизаторы для винтов и пластин. Винты титановые самонарезающиеся, шлиц квадрат 2,0х5,0 мм, 2,5х7,0 мм, 2,5х9,0 мм. Проволока титановая 1м х 0,4 мм, х 0,6 мм, х 0,8 мм.
Клинико-статистические исследования проведены у 121 пострадавшего с ПМОНЧ, находившихся на стационарном лечении в клинике челюстно-лицевой хирургии ДонГМУ с января 1999 по апрель 2004 года. Детальный анализ историй болезни проведен у 25 из них, которым проведено хирургическое лечение (остеосинтез) с применением указанного набора титановых минипластин и инструментария. Полученные данные были обработаны методами вариационной статистики с применением разработанного нами программного комплекса АРМ ЧЛХТ (автоматизированное рабочее место челюстно-лицевого хирурга-травматолога).
Результаты исследования и их обсуждение
За отчетный период с использованием «Набора титановых минипластин и инструментов для черепно-челюстно-лицевого остеосинтеза» производства ЗАО «Конмет» (РФ, Москва) нами прооперировано 25 пострадавших с ПМОНЧ (20,7% от общего количества пострадавших с данной патологией за период с 1999 по 2004 год), из них - 22(88,0%) мужчины и 3(12,0%) женщины. В возрасте до 20 лет – 1(4,0%) пострадавший, от 20 до 44 – 18(72,0%), от 45 до 60 – 5(20,0%), старше 60 лет – 1(4,0%).
В зависимости от вида направившего лечебного учреждения все пострадавшие распределились следующим образом: стоматологическая поликлиника - 3(12,0%), районная поликлиника - 7(28,0%), челюстно-лицевое отделение - 5(20,0%), нейрохирургическое отделение - 3(8,4%), ЛОР-отделение – 1(4,0%), другие лечебные учреждения - 3(12,0%), без направления - 3(12,0%). Самостоятельно в клинику обратились 17(72,0%) пострадавших, доставлены машиной скорой медицинской помощи 5(20,0%), транспортом направившего учреждения – 1(4,0%), родственниками и знакомыми – 2(8,0%).
Зарегистрированы следующие причины возникновение травмы: производственная у 1(4,0%) пострадавшего, бытовая – 12(48,0%), транспортная – 3(12,0%), криминальная - 9(36,0%). У 11(44,0%) пострадавших травму сопровождало сотрясение головного мозга, у 2(8,0%) – ушиб головного мозга, у 7(28,0%) – алкогольное опьянение. При поступлении в клинику общее состояние как удовлетворительное расценено у 9(36,0%) пострадавших, средней тяжести – у 15(60,0%), тяжелое – у 1(4,0%).
Односторонние переломы МОНЧ отмечались у 5(20,0%) пострадавших, двусторонние (двойные), в т.ч. и другой локализации - у 15(60,0%), тройные - у 5(20,0%). Слева в области основания МОНЧ переломы локализовались у 3(12,0%), шейки МОНЧ – у 7(28,0%), перелом с вывихом – у 6(24,0%), справа – соответственно у 3(12,0%), 12(48,0%) и 3(12,0%). На момент поступления открытый прикус отмечен у 4(16,0%) пострадавших, косой – у 10(40,0%), ступенчатый – у 1(4,0%), открытый косой - у 4(16,0%), открытый ступенчатый – у 4(16,0%), другие нарушения – у 2 (8,0%).
25 пострадавших с ПМОНЧ нами проведено 32 остеосинтеза – у 18(72,0%) односторонний и у 7(28,0%) - двусторонний. Применялись следующие виды минипластин: прямые - 16(50,0%), L-образные - 1(3,1%), Т-образные - 1(3,1%), двойные Т-образные - 1(3,1%), Y-образные - 4(12,5%), Z-образные - 3(9,4%), фиксатор - 6(18,8%).
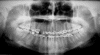
Как видно из представленных данных, прямые минипластины являются наиболее применяемыми при проведении остеосинтеза МОНЧ, что обусловлено анатомическими особенностями зоны перелома и формой самой пластины. Наиболее удобны указанные пластины при остеосинтеза перелома в области основания и шейки мыщелкового отростка, а также при реплантации суставной головки. С учетом определенных трудностей при фиксации винтов на малом отломке нами был разработан и успешно используется указанный выше внутрикостно-накостный фиксатор. При переломах МОНЧ с частичным или полным вывихом суставной головки в последнее время мы стали проводить реплантацию с использованием Z-образной минипластины, форма которой позволяет произвести фиксацию на малом отломке (суставной головке) как минимум 2-3 винтов, что редко удается при применении прямой минипластины, тем самым обеспечивается более стабильная фиксация как самих отломков, так и головки в суставной впадине.
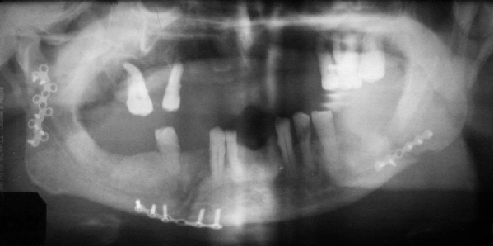
Рис.4г. Вид Z-образной минипластины на ортопантомограмме.
Показанием к проведению остеосинтеза во всех случаях являлось смещение МОНЧ, которое не устранялось консервативно-ортопедическими методами, в том числе дополнительными показаниями являлись: полная или частичная адентия челюстей – в 1(4,0%) случае, оскольчатый перелом – в 1(4,0%); перелом с вывихом суставной головки – в 9(36,0%) случаях.
В течение 1-3 суток с момента получения травмы остеосинтез выполнялся у 3(12,0%) пострадавших, что обусловлено либо поздним обращением в клинику, либо тяжелой черепно-мозговой травмой, требовавшей интенсивной терапии в условиях нейрохирургического или нейрореанимационного отделения. В связи с этим у 22(88,0%) пострадавших остеосинтез выполнялся в более поздние сроки - после ликвидации посттравматического отека и рассасывания гематом, стабилизации неврологического статуса. Средние сроки проведения остеосинтеза были следующими: 24,5± 5,3 суток с момента получения травмы и 6,3± 2,8 суток с момента госпитализации.
После проведенного остеосинтеза снятие межчелюстного вытяжения на время приема пищи проводилось при условии отсутствия выраженного болевого синдрома и признаков воспалительного процесса в зоне перелома в среднем на 6,3± 1,3 сутки с момента остеосинтеза, полное снятие межчелюстного вытяжения проводилось при условии функционально-стабильной фиксации отломков нижней челюсти – в среднем на 14,5± 4,7 сутки. Снятие шин проводилось при полном отсутствии подвижности фрагментов в среднем на 18,2± 3,7 сутки с момента остеосинтеза.
Всем пострадавшим проводилось рентгенологическое обследование нижней челюсти в 2-4 проекциях (прямой, боковой, ортопантомография, рентгенография ВНЧС по Шуллеру) в следующие сроки: при поступлении в клинику (выявлялось нарушение целостности и анатомической формы кости, наличие осколков, степень смещения отломков), непосредственно после шинирования (если таковое проводилось) и на 2-3 сутки после остеосинтеза (оценивались результаты репозиции отломков и полнота восстановления анатомической формы нижней челюсти). 12 пострадавшим контрольное рентгенологическое обследование проведено в сроки 3-6 месяцев после остеосинтеза.
В результате проведенного оперативного лечения анатомическая форма кости, ВНЧС и прикус зубов восстановлены у всех пострадавших. Во всех случаях непосредственные анатомические и функциональные результаты расценены как хорошие. Средние сроки стационарного лечения составили 18,7± 2,9 суток, период временной нетрудоспособности – 35,8± 4,2 суток. Осложнений нами не отмечено.
В качестве примера успешного излечения ПМОНЧ с использования «Набора титановых минипластин и инструментов для черепно-челюстно-лицевого остеосинтеза» ЗАО «Конмет» (РФ, Москва) приводим описание клинического случая.
Пострадавшая З., 20 лет, история болезни №2184, госпитализирована в клинику челюстно-лицевой хирургии ДонГМУ на базе ЦГКБ №1 г.Донецка 16.12.03 с жалобами на умеренные боли в области ВНЧС, слабость, периодические головные боли (рис.5). Со слов больной, ее родителей и данных мед. документации - 07.11.03 около 20.00 получила сочетанную черепно-мозговую и челюстно-лицевую травму в результате ДТП. С места травмы доставлена в местную ЦРБ, где консультирована челюстно-лицевым хирургом и нейрохирургом, выставлен диагноз: Тяжелая сочетанная ЧМТ, ушиб головного мозга средней степени тяжести, открытый тройной перелом нижней челюсти в ментальном отделе и мыщелковых отростков со смещением и вывихом суставных головок, ушибленная рана подбородка. В экстренном порядке произведено наложение трепанационных фрезевых отверстий с двух сторон с удалением субдуральной гидромы справа, двучелюстное шинирование, ПХО раны. С целью профилактики асфиксии 09.11.03 наложена трахеостома. После стабилизации состояния больной 13.11.03 для дальнейшего лечения переведена в клинику нейрохирургии, где получала комплексное лечение, в динамике наблюдалась челюстно-лицевых хирургом. После нормализации неврологического и общесоматического статуса, тяжесть которого была обусловлена присоединившейся пневмонией, 16.12.03 переведена в клинику челюстно-лицевой хирургии ДонГМУ. Произведено контрольное рентгенологическое исследование (рис. 5д), определено неустраненное смещение обоих мыщелковых отростков нижней челюсти с вывихом суставных головок. 18.12.03 под наркозом проведено оперативное вмешательство – двусторонняя реплантация и остеосинтез мыщелковых отростков НЧ Т-образной минипластиной справа и Z-образной минипластиной слева. Послеоперационный период протекал гладко, послеоперационные раны зажили первичным натяжением. Шины сняты на 34 сутки после остеосинтеза. В результате проведенного оперативного вмешательства устранено смещение отломков, восстановлена анатомическая форма НЧ и ВНЧС, ортогнатический прикус (рис.6), что позволило добиться хороших анатомических и функциональных результатов лечения (с учетом тяжести травмы, сочетанной патологии и сроков проведения оперативного вмешательства). Срок стационарного лечения составил 21 сутки, период временной нетрудоспособности - 88 суток (включая 40 суток лечения по поводу тяжелой ЧМТ до госпитализации в клинику).
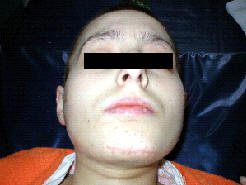
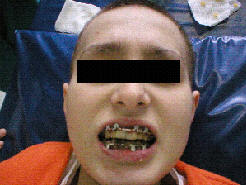
Рис.5. Клинические и рентгенологические данные больной З., 20 лет (ИБ №2184), до проведения двусторонней реплантации и остеосинтеза мыщелковых отростков нижней челюсти:
а – внешний вид больной на 40 сутки после травмы;
б – состояние прикуса;
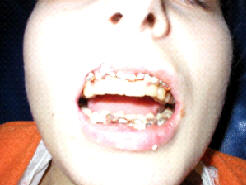
в – открывание рта;
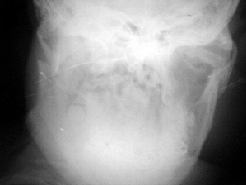
г- обзорная рентгенография костей лицевого скелета, выполненная на 7 сутки после травмы и двучелюстного шинирования;
д – ортопантомограмма, выполненная на 40 сутки после травмы.
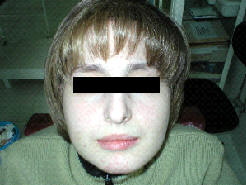
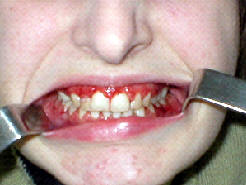
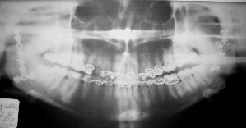
Рис.6. Клинические и рентгенологические данные больной З., 20 лет (ИБ №2184), после проведения двусторонней реплантации и остеосинтеза мыщелковых отростков нижней челюсти:
а – внешний вид больной на 34 сутки после операции (сняты шины);
б – состояние прикуса;
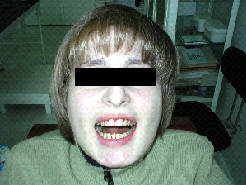
в – открывание рта;
г- ортопантомограмма, выполненная на 34 сутки после операции (до снятия шин).
Выводы:
«Набор титановых минипластин и инструментов для черепно-челюстно-лицевого остеосинтеза» производства ЗАО «Конмет» (РФ, Москва) может быть успешно использован при лечении переломов мыщелкового отростка нижней челюсти в различных его отделах благодаря наличию минипластин различной формы, а также внутрикостно-накостного фиксатора нашей конструкции.
При лечении высоких переломов и переломов с вывихом суставной головки рекомендуется применять фиксатор нашей конструкции и Z-образную минипластину, которые обеспечивают более стабильную фиксацию отломков и позволяют преодолеть технические сложности, возникающие при проведении остеосинтеза.
Остеосинтез мыщелковых отростков нижней челюсти с использованием набора титановых минипластин обеспечивает более раннее возобновление движений нижней челюсти (в среднем на 3-4 суток), что способствует более полной и ранней функциональной реабилитации, сокращению сроков стационарного лечения (на 2-3 суток) и периода временной нетрудоспособности (на 6-8 суток) у пострадавших с переломами нижней челюсти. Отсутствие воспалительных осложнений подтверждает высокую клиническую эффективность применения «Набора титановых минипластин и инструментов для черепно-челюстно-лицевого остеосинтеза» производства ЗАО «Конмет» (РФ, Москва) при лечении переломов мыщелкового отростка нижней челюсти, в т.ч. переломов с частичным или полным вывихом суставной головки.