Ультрасонография органов брюшной полости
Эхография органов брюшной полости проводится утром натощак после ночного голодания, однако в экстренных ситуациях исследование может быть выполнено в любое время. В большинстве случаев особой подготовки не требуется, хотя у тучных пациентов, больных с выраженным метеоризмом качественный осмотр может быть затруднен.
Для уменьшения помех, обусловленных наличием газа в кишечнике, рекомендуется в течение 2-3 дней соблюдение диеты, бедной клетчаткой, исключение из пищи продуктов, усиливающих газообразование в кишечнике. Помимо этого показан прием карболена, ферментных препаратов (фестал, дигестал). Очистительную клизму ставить нет необходимости. При обследовании в экстренном порядке, а также после еды, необходимо помнить о возможности выявления в желудке или в кишечнике дополнительных включений, обусловленных наличием содержимого в их просвете.
Эхография проводится в положении больного лежа на спине, левом и правом боку, сидя или стоя, при этом желательно придерживаться следующей последовательности: обследование начинают с верхней части живота продольными срезами. Транcдьюсер располагают в эпигастрии по срединной линии. В этой позиции визуализируются левая доля печени и за ней брюшная аорта. Затем транедьюсер смещают влево, осматривая оставшуюся часть левой доли.
После этого датчик последовательно перемещают в обратную сторону, вдоль правого подреберья до передней аксилярной линии. При этом визуализируются переход левой доли в правую, область круглой связки печени, хвостатая и квадратная доли, нижняя полая вена, правая доля печени, вены печени, портальная вена, желчный пузырь, правая почка. Затем продольные срезы повторяют, перемещая датчик вновь влево до срединной линии.
После этого проводят сканирование в поперечной плоскости: транcдьюсер устанавливают на уровне мечевидного отростка и производят последовательные срезы, перемещая его до пупка и обратно. В этом случае визуализируются левая доля печени, желудок, поджелудочная железа, аорта, нижняя полая вена, чревный ствол, верхняя брыжеечная артерия, селезеночная вена.
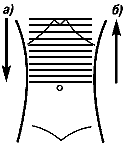
Исследование осуществляют без задержки дыхания. В результате проведенного сканирования в 2-х плоскостях получают общее представление о топографии органов верхнего этажа брюшной полости и выявляют грубые отклонения от нормы (схема 2).
Схема 2. Алгоритм проведения ультразвукового исследования органов брюшной полости (поперечное сканирование):
а) - сканирование от мечевидного отростка до пупка;
б) - сканирование от пупка в краниальном направлении.
Затем приступают к детальному изучению органов при задержке дыхания на высоте глубокого вдоха. Обследуя печень и желчный пузырь, трансдьюсер устанавливают параллельно правой реберной дуге и небольшими его наклонами, просматривают всю печень и желчный пузырь.
При выраженном метеоризме возможно проведение исследования через межреберные промежутки справа в положениии больного на левом боку, что позволит избежать помех, обусловленных раздутыми петлями кишок. Эхографию поджелудочной железы начинают с поперечных срезов, переходя в последующем к сканированию в продольной плоскости. Селезенку осматривают в положении больного на правом боку, располагая трансдьюсер перпендикулярно реберной дуге.
Для обследования желудочно-кишечного тракта проводят вначале продольные срезы по всему животу слева направо и обратно, затем поперечные сверху вниз и обратно. И желудок, и кишечник должны быть осмотрены в поперечной и продольной плоскостях.
Ультразвуковое исследование почек осуществляют как со стороны спины (поперечные и продольные сечения), так и с передней (лежа на спине) и боковых (лежа на правом и левом боку) поверхностей живота, лучше при задержке дыхания в фазе глубокого вдоха. Для выявления подвижности или опущения почек эхографию производят в положении пациента сидя или стоя.
Предложенного алгоритма проведения ультразвукового исследования органов брюшной полости и почек необходимо придерживаться во всех случаях, поскольку лишь системный анализ получаемых эхограмм позволяет провести полноценное исследование, избежать возможных ошибок, получить необходимую информацию. Следует помнить, что качество обследования, в первую очередь, зависит от внимания врача, а поспешный осмотр недопустим.
Печень
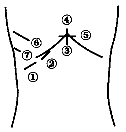
Ультразвуковое исследование печени можно проводить в любое время без предварительной подготовки. Обследование проводится, как правило, в трех плоскостях (продольной, поперечной и косой) со стороны правого подреберья и эпигастрия. При этом необходимо оценить расположение, форму, контуры, размеры, структуру и эхогенность паренхимы, сосудистый рисунок в целом и конкретные сосуды, протоковую систему, влияние окружающих органов на состояние изображения печени. Точность диагностики выявляемых изменений возрастает при динамическом наблюдении (схема 3).
Схема 3. Положения датчика при сканировании печени (1-3 - субкостальное сканирование, 4 - продольное сканирование, 5 - поперечное сканирование, 6-7 - интеркостальное).
В норме большая часть печени располагается справа от позвоночника, а меньшая - слева от него и доходит до левой парастернальной линии. Контуры печени ровные, она имеет четкое очертание, капсула хорошо просматривается в виде гиперэхогенной структуры, окружающей ее паренхиму (за исключением участков, прилежащих к диафрагме, где капсула не дифференцируется от последней). В норме нижний край печени не выступает из-под реберной дуги.
Общепринятыми являются измерение косого вертикального размера правой доли (не превышает 13-15 см) и толщины левой доли (до 5 см). Структура неизмененной печени представлена мелкозернистым изображением, состоящим из множества мелких точечных и линейных структур, равномерно расположенных по всей площади полученного среза. По эхогенности паренхима нормальной печени сопоставима или несколько выше эхогенности коркового вещества почки (при отсутствии ее патологии). Эхография позволяет дифференцировать различные трубчатые структуры, находящиеся в печени.
Отличительным признаком печеночных вен является их радиальное расположение (от периферии к центру), "отсутствие" стенок, возможность проследить ход мелких ветвей (до 1мм в диаметре) до периферии органа. Портальная вена образуется в результате слияния верхнебрыжеечной и селезеночной вен. Лучше всего она видна при косом сканировании через правое подреберье и визуализи-руется в виде трубчатой структуры, имеющей четкие стенки.
Ее можно проследить от места образования до впадения в ворота печени, где она разделяется на левую и правую ветви. В норме диаметр воротной вены не превышает 13-15 мм. Печеночная артерия визуализируется в области ворот печени как трубчатая структура небольшого диаметра (до 4-6 мм) с высокоэхогенными стенками. Внутрипеченочные желчные протоки в норме могут быть визуализированы только начиная с долевых. Они также имеют высокоэхогенные стенки и малый диаметр (не более 1 мм).
Желчный пузырь и желчевыводящие протоки
Эхографию желчного пузыря и желчевыводящих протоков проводят обязательно натощак, не ранее чем через 8-12 часов после приема пищи. Это необходимо для достаточного заполнения пузыря желчью. Больного обследуют в трех позициях - в положении на спине, на левом боку, стоя, на высоте глубокого вдоха.
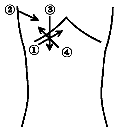
В норме желчный пузырь расположен на дорсальной поверхности печени, в нем различают дно, тело и шейку, которая переходит в пузырный проток. При продольном сканировании желчный пузырь лоцируется как эхонегативное овальное, удлиненное или грушевидное образование, длиной от 4 до 9,5 см, шириной до 3-3,5 см, с тонкими (до 1,5-2 мм) стенками. В норме содержимое пузыря однородное, гомогенное (схема 4).
Схема 4. Положение датчика при сканировании желчного пузыря.
1,3 - в положении на спине;
2,4 - в положении на левом боку.
Внутрипеченочные желчные протоки идут параллельно ветвям воротной вены, располагаясь вентрально от них. Мелкие желчные протоки (в норме практически не видны) соединяются в более крупные по направлению ворот печени, образуя правый и левый печеночные протоки, сливающиеся в воротах печени в общий печеночный проток (в норме диаметр его не превышает 4-5 мм).
Последний, соединяясь с пузырным протоком, образует общий желчный проток (в норме его диаметр не превышает 7 мм), который открывается в 12-перстную кишку. Протоки имеют ровные, четкие стенки, просвет свободен от эхосигналов.
Поджелудочная железа
Эхографию поджелудочной железы проводят на высоте форсированного вдоха или при надутом животе, когда левая доля печени значительно опускается в брюшную полость, являясь хорошей средой для проведения ультразвука. В некоторых случаях для лучшей визуализации железы можно рекомендовать больному выпить маленькими глотками 300-500 мл теплой дегазированной воды, создавая тем самым акустическое окно.
Исследуя поджелудочную железу, сначала проводят поперечное, а затем продольное сканирование. Поперечное сканирование осуществляют приблизительно под углом 10°-20° вдоль условной линии, проведенной от ворот правой почки до ворот селезенки или верхнего полюса левой почки, путем последовательного смещения трансдьюсера от мечевидного отростка по направлению к пупку.
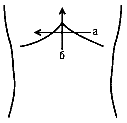
Продольное сканирование производят, последовательно перемещая датчик от правой срединноключичной линии до левой передней аксилярной. Основные анатомические ориентиры для выявления поджелудочной железы: селезеночная вена, расположенная под нижним краем железы, верхняя брыжеечная артерия - округлое анэхогенное образование ниже вены, а еще ниже и левее - округлое анэхогенное образование - аорта, а правее и ниже - анэхогенное овальное образование - нижняя полая вена (схема 6).
Схема 6. Положения датчика при сканировании поджелудочной железы:
а) - поперечное сканирование;
б) - продольное сканирование.
По своей эхогенности поджелудочная железа либо приближается к внутренней структуре печени, либо слегка превосходит ее. Паренхима железы в большинстве случаев является гомогенной, однако в некоторых случаях может быть мелкозернистой. С возрастом и у тучных людей эхогенность железы постепенно повышается. Определение размеров железы имеет первостепенное значение для диагностики ее различных заболеваний. Толщина, т.е. передне-задний размер головки составляет 2,5-3,0 см, тела -1.5-1,7 см и хвоста до 2,0 см. В норме может быть визуализирован и вирсунгов проток, его диаметр в теле железы у здоровых лиц не превышает 1 мм, а в головке - 2 мм.
Селезенка
Эхографию селезенки лучше проводить на глубине высокого вдоха в положении больного на правом боку. Наружная ее поверхность слегка выпуклая, внутренняя - слегка вогнута, при этом она имеет вид полумесяца, длинная ось которого направлена сверху вниз и вперед. Иногда селезенка прикрыта легкими и не визуализируется. В этом случае предлагается исследование через межреберные промежутки слева, при котором полученное УЗ-изображение сходно с изображением органа по длинной оси.
На внутренней поверхности селезенки визуализируются ее ворота - место вхождения в паренхиму артерии и вены. Паренхима селезенки имеет вид однородного образования, имеющего мелкозернистое внутреннее строение, эхогенность ее существенно ниже эхогенности печени и несколько выше паренхимы почки. В норме длина селезенки не превышает 11-12 см, толщина - 4-5 см, площадь - 50 кв.см. Диаметр селезеночной вены в области ворот составляет 5-7 мм (схема 7).
Положение датчика при сканировании селезенки.
1-2 - поперечное сканирование;
3 - продольное сканирование.
Пищевод, желудок, кишечник
Эхографию пищевода и желудка проводят натощак, а кишечника лучше после дефекации. Положение больного может быть различным и выбирается с учетом возможной локализации патологического процесса и лучшей его визуализации.
На сагиттальном сечении, проходящем через пищеводное отверстие диафрагмы (транедьюсер устанавливается в эпигастрии под мечевидным отростком) нормальный пищевод лоцируется как трубчатая структура, образованная двумя анэхогенными полосками, соответствующими передней и задней стенкам пищевода, и заключенной между ними гиперэхогенной центральной зоной, соответствующей его слизистой оболочке. Диаметр пищевода измеряется от его передней до задней стенки (наружно-наружный размер) по плоскости, перпендикулярной оси пищевода, и не превышает в норме 10,5 мм. Длина брюшного отдела пищевода составляет у здоровых лиц 15-20 мм.
Ультразвуковое исследование желудка проводят в эпигастрии в продольном и поперечном сечениях. Толщина стенки желудка в норме составляет 3-7 мм, в ряде случаев удается визуализировать 5 слоев его стенки (первый - эхогенный, соответствует слизистой; второй - анэхогенный - мышечной пластине слизистой; третий - эхогенный - подслизистой; четвертый - анэхогенный - мышечной и пятый - эхогенный - серозной оболочкам) и проследить перистальтические сокращения.
Эхографическая картина тонкого и толстого кишечника во многом схожа, толщина стенок и того и другого в норме составляет 2- 5 мм, зависит от перистальтики и степени растяжения. Основным ультразвуковым признаком поражения желудка или кишечника является утолщение их стенок, появление так называемого симптома псевдопочки (поражения полого органа).
Почки и мочевой пузырь Поскольку верхний сегмент почек закрыт ребрами, для уменьшения обусловленных ими помех эхографию осуществляют со стороны спины (передней и боковых поверхностей живота) при задержке дыхания в фазе глубокого вдоха. При высоком расположе-нии почек, а также для определения их подвижности сканирование проводят в вертикальном положении больного. Для определения положения почек первоначально производят серию поперечных сканирований (со стороны спины в положении лежа на животе), последовательно перемещая трансдьюсер от нижнего полюса к верхнему. Продольное сканирование осуществляют, смещая датчик от наружной поверхности почек к внутренней. Чтобы получить более точное представление о состоянии паренхимы, размерах лоханок и определить сосуды, исследование проводят также со стороны передней поверхности живота. На продольных сечениях почка визуализируется в виде удлиненно-овальной, а на поперечных - овоидной формы образования, четко дифференцируемого от окружающих тканей. В норме длина почки составляет 7,5-12,0 см, ширина - 4,5-6,5 см, а различие в длине обеих почек не превышает 1,5- 2,0 см. Паренхима почки имеет очень нежную, почти анэхогенную внутреннюю структуру. Между капсулой почки и чашечно-лоханочной системой, особенно у лиц молодого и среднего возраста, можно видеть множественные почти округлой формы эхонегативные образования, представляющие собой пирамиды. Диаметр пирамид колеблется от 0,5 до 0,9 см. Чашечный комплекс выявляется как образование повышенной эхогенности, расположенное в центре почки. В норме отношение паренхимы почки к чашечному комплексу составляет приблизительно 2:1. Исследование мочевого пузыря выполняют со стороны передней брюшной стенки. Необходимым условием является хорошее его наполнение, так как пустой мочевой пузырь эхографически не определяется. При этом чем больше жидкости в пузыре, тем более надежными будут результаты. В норме неизмененный мочевой пузырь на поперечных срезах визуализируется как эхонегативное бочковидное образование, а на продольных - как эхо-негативное образование овоидной формы, четко очерченное, с ровной и гладкой поверхностью, свободное от внутренних структур. Сосуды брюшной полости Эхографию сосудов брюшной полости проводят через переднюю брюшную стенку на высоте глубокого вдоха и при свободном дыхании. Ультразвуковое исследование позволяет легко лоцировать большинство магистральных сосудов: аорту, чревный ствол, верхнюю брыжеечную, печеночную и селезеночную артерии, нижнюю полую, воротную, селезеночную, верхнюю брыжеечную и правую почечную вены. Их визуализация имеет важное значение, поскольку магистральные сосуды - это своеобразная "дорожная карта", использование которой позволяет определить местоположение органов и других анатомических образований брюшной полости, в некоторых случаях правильно оценить выраженность патологического процесса в органе, а также диагностировать различные повреждения и заболевания сосудов. На продольных сканограммах брюшной отдел аорты имеет вид пульсирующей трубчатой структуры, расположенной чуть левее или над позвоночником, несколько сужающейся в каудальном направлении, образованной двумя эхопозитивными линейными структурами с эхонегативной центральной зоной. Диаметр аорты в норме составляет 2,0-2,5 см. Нижняя полая вена имеет вид аналогичной трубчатой структуры с четко очерченными стенками, лоцируемой несколько правее позвоночника, наибольший диаметр, изменяющийся при натуживании (!), не превышает в норме 2,5 см.
